Penegakan diagnosis dan tatalaksana terapi impetigo - Dokter Amud Blog.
Pengertian Impetigo
Definisi impetigo adalah infeksi kulit bakteri tersering yang muncul pada anak usia 2-5 tahun. Impetigo bersifat akut dan merupakan infeksi bakteri yang sangat infeksius. Lesi kulit seperti kulit tersayat, aberasi, dan cacar air bisa mengalami infeksi sekunder (impetigo). Impetigo sering terjadi di iklim yang panas dan lembab.
Review Penyakit Impetigo
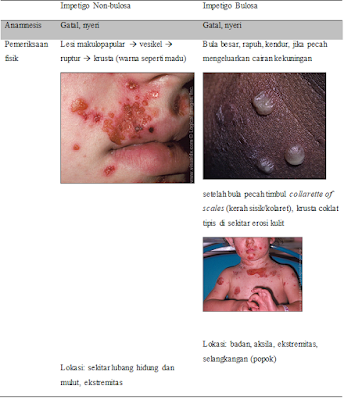
Impetigo bisa bermanifestasi dalam dua karakteristik, yaitu impetigo bulosa dan impetigo non-bulosa. Impetigo non-bulosa adalah bentuk yang paling sering, lebih kurang 70% kasus. Biasanya kulit yang terkena adalah bagian wajah atau ekstremitas yang cedera akibat gigitan, sayatan, aberasi, trauma yang lain, atau bekas cacar air.
Penyebab Impetigo
Etiologi Impetigo
Impetigo non-bulosa atau sering dikenal impetigo krustosa disebabkan oleh S. aureus (50-60%), Group A Beta Haemolyticys Streptococcus (20-45%). Tipe GABHS yang sering adalah tipe 49, 52, 53, 55-57, 59, 61. Grup B streptococcus sering pada neonatus.
Impetigo bulosa disebabkan oleh S. aureus grup II koagulase-positif (80%) dan tipe 71 (60%). Bakteri kelompok ini menghasilkan toksin eksofoliatif yang menyebabkan pemisahan epidermis subkorneal dan kondisi ini disebut Staphylococcal scalded skin syndrome (SSSS).
MRSA (Methicillin Resistance Sthphylococcus Aureus) telah diisolasi pada 20% kasus impetigo bulosa. MRSA sering ditemukan apabila memiliki beberapa faktor risiko: bekerja di fasilitas layanan kesehatan, riwayat rawat inap di rumah sakit, terpasang kateter atau peralatan medis di tubuh dalam jangka waktu yang lama.
Patofisiologi dan Patogenesis Impetigo
Kulit yang intak biasanya akan resisten terhadap kolonisasi atau infeksi oleh S. aureus atau GABHS. Bakteri ini dapat berpindah dari lingkungan ke kulit, namun hanya terbatas pada bagian permukaan luar saja. Sebuah studi eksperimental menunjukkan bahwa inokulasi di kulit yang intak dengan GABHS tidak menyebabkan timbulnya penyakit oleh kuman tersebut.
GABHS dan S. aureus memerlukan komponen sel epitelial untuk dapat melekatkan asam teikoatnya, yaitu fibronektin. Reseptor fibronektin tidak akan dijumpai pada kulit yang masih intak. Akan tetapi, reseptor ini akan terpapar apabila terjadi disrupsi pada jaringan kulit.
Selain itu, hal-hal lain yang juga dapat menyebabkan dapat timbulnya kolonisasi kedua jenis bakteri ini di kulit adalah temperatur dan kelembapan yang tinggi pada kulit, penyakit kulit sebelumnya, usia muda, atau penggunaan antibiotik sebelumnya.
Beberapa mekanisme yang dapat menyebabkan disrupsi kulit adalah garukan, dermatofitosis, varisela, herpes simpleks, skabies, pedikulosis, luka bakar, luka operasi, trauma, terapi radiasi, dan gigitan serangga.
Selain disrupsi kulit, status imunologi pasien juga berpengaruh, di antaranya pengobatan imunosupresif (kortikosteroid sistemik, retinoid oral, kemoterapi), penyakit sistemik (HIV, diabetes), pengguna obat-obatan terlarang, dan dialisis.
Pada infeksi awal, lesi baru bisa tampak tanpa adanya area kulit yang mengalami disrupsi secara kasat mata. Namun, jika diperhatikan lebih detil, lesi baru tersebut dapat memperlihatkan adanya kerusakan kulit.
Selain mekanisme di atas yang memerlukan reseptor fibronektin, pada impetigo bulosa S. aureus mengeluarkan toksi eksfoliatif, yaitu eksfoliatin A dan B. Eksotoksin ini menyebabkan hilangnya daya adesi dari struktur sel pada epidermis, sehingga dapat menimbulkan bula melalui pembelahan lapisan granular.
Salah satu target dari eksotoksin A adalah desmoglein I, yang menjaga keutuhan struktur antar sel. Molekul ini termasuk superantigen yang bekerja secara lokal dan mengaktivasi limfosit T. Koagulase dari bakteri dapat mempertahankan toksin ini tetap berada pada lapisan epidermis atas dengan memproduksi trombi fibrin. Tidak seperti impetigo non-bulosa, lesi pada impetigo bulosa terjadi pada kulit yang intak.
Sebagian besar MRSA memiliki Panton-Valentine leucocidin (P-VL), eksotoksin yang sangat virulen yang dapat mengakibatkan nekrosis dermis dan memiliki aktivitas sitolitik terhadap neutrofil dan monosit. Kerusakan leukosit akibat P-VL inilah yang membuat MRSA dapat menyebabkan infeksi secara klinis.
Kelompok S. aureus yang memiliki P-VL ini paling sering juga mengakibatkan selulitis (38%) dan abses (75). Pada kondisi status imunologi yang turun, toksin ini dapat menyebar secara hematogen dan menyebabkan SSSS.
S. aureus bisa ditemukan pada hidung (35%), perineum (20%), ketiak dan sela-sela jari (5-10%). Namun, pada pasien dengan dermatitis atopik (kulit kering dan hiperkeratinisasi) bisa ditemukan hingga 90% kasus. S. aureus bisa berpindah dari hidung, tangan, kemudian ke kulit yang mengalami disrupsi.
Pendekatan Cara Diagnosis Impetigo
Anamnesis dan pemeriksaan fisik cukup untuk membedakan kedua impetigo ini. Pemeriksaan penunjang diperlukan untuk membedakan dengan penyakit kulit yang lain.
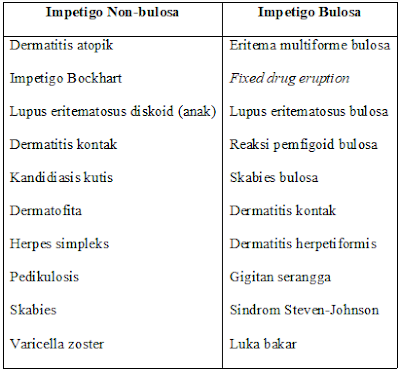
Diagnosis Banding Impetigo
Diagnosis banding dari impetigo adalah kelainan kulit yang memiliki bula dan ruam.
Komplikasi Impetigo
Impetigo bersifat self-limited, meskipun jarang komplikasi bisa saja terjadi. Komplikasi yang bisa timbul meliputi selulitis, septicemia, osteomielitis, arthritis septik, limfangitis, limfadenitis, psoriasis gutata, SSSS, dan glomerulonefritis pasca streptokokal (komplikasi paling serius). Glomerulonefritis pasca streptokokal sering dikaitkan dengan adanya faringitis. Demam rematik tidak termasuk komplikasi dari impetigo.
Penatalaksanaan dan Terapi Pengobatan Impetigo
Pilihan terapi untuk impetigo di antaranya adalah antibiotik topikal, antibiotik sistemik, dan disinfektan topikal. Melalui sebuah ulasan Cochrane yang meliputi 68 randomized controlled trials, yang di dalamnya terdapat 26 penelitian menggunakan antibiotik oral dan 24 menggunakan antibiotik topikal, tidak ditemukan adanya bukti yang jelas mana yang paling efektif.
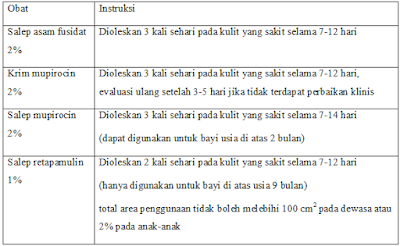
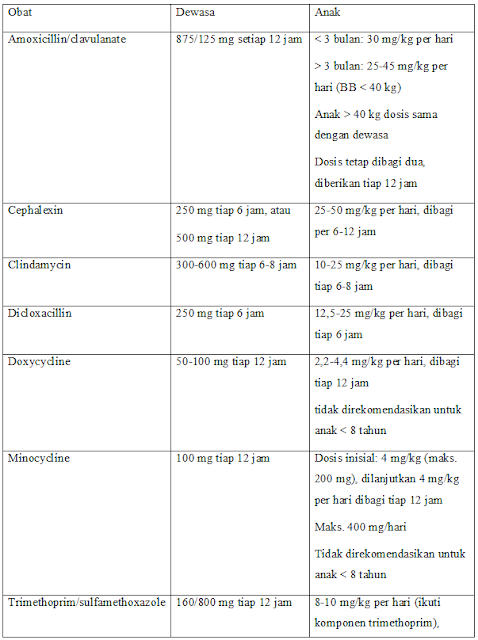
Ditemukan bahwa antibiotik topikal lebih efektif dibandingkan plasebo dan lebih dipilih dibandingkan antibiotik oral untuk impetigo yang terbatas pada satu area tertentu. Antibiotik sistemik (oral) dipilih untuk infeksi yang lebih luas. Terkadang beberapa klinisi memilih menggunakan keduanya.
Antibiotik Topikal
Antibiotik Oral
Disinfektan topikal
Meskipun belum ada studi yang secara statistik kuat menyatakan terapi selain antibiotik dapat digunakan untuk mengobati impetigo, beberapa terapi sudah dicoba di antaranya hexacholorophene.
Kriteria Rujukan
Impetigo dilakukan rujukan ke fasilitas kesehatan yang lebih tinggi apabila ditemukan komplikasi serius seperti selulitis dan abses.
Konseling dan Edukasi Pada Penyakit Impetigo
Memberi tahu keluarga bahwa impetigo biasanya dapat sembuh sendiri, namun pada beberapa kasus dibutuhkan pengobatan dengan antibiotik. Mencegah keluarga mengoleskan segala sesuatu yang belum terbukti secara ilmiah pada kulit yang mengalami impetigo.
Prognosis Impetigo
Prognosis sangat baik bila diterapi dengan tepat dan pada umumnya dubia ad bonam.
Daftar Pustaka Makalah Impetigo
Hartman-Adams H, Banvard C, Juckett G. Impetigo: Diagnosis and treatment. Am Fam Physician. 2014;90(4):229–35.
Lewis L, Steele R. Impetigo [Internet]. 2016. Available from:
https://emedicine.medscape.com/article/965254-over...
Pereira LB. Impetigo - Review. An Bras Dermatol. 2014;89(2):293–9.
Ikatan Dokter Indonesia. Pioderma. In: Panduan Praktik Klinis Bagi Dokter di Fasilitas Pelayanan Kesehatan Primer. 2nd ed. Jakarta; 2014. p. 453–4.
Koning S, Verhagen AP, van Suijlekom-Smit LW, Morris AD, Butler C, van der Wouden JC. Interventions for impetigo. Cochrane Database Syst Rev [Internet]. 2003;(1). Available from:
http://doi.wiley.com/10.1002/14651858.CD003261.pub...
Sumber:
Online CME https://docquity.com/
Posting Komentar
Posting Komentar
Klik tulisan subscribe berwarna merah ini: SUBSCRIBE
terlebih dahulu sebelum membuat komentar.